1 主題內容與適用范圍
本標準規定了放射性腫瘤的判斷標準及處理原則。放射性腫瘤是指接受電離輻射照射后發生的與所受該照射具有一定程度病因學聯系的惡性腫瘤。
本標準適用于對職業性照射后發生的放射性腫瘤進行病因學判斷,非職業原因照射后發生的惡性腫瘤也可參照本標準進行判斷。自愿接受醫療照射后發生的惡性腫瘤不屬于標準適用范圍。
2 診斷原則
2.1 有接受一定劑量某種射線照射的歷史和受照劑量資料。
2.2 受照經一定潛伏期后發生下列特定類型的原發性惡性腫瘤并且得到臨床確診。
2.2.1 接受氡子體照射后發生的肺癌。
2.2.2 接受X或γ射線照射后發生的白血病(除外慢性淋巴細胞性白血病),甲狀腺癌和乳腺癌(女性)。
2.2.3 接受鐳-226α射線照射后發生的骨惡性腫瘤。
2.3 根據患者性別,受照時年齡,發病潛伏期和受照劑量按第三章和附錄A所列方法計算所患惡性腫瘤起因于所受照射的病因概率(probability of causation,簡稱PC)。
2.4 PC≥50%者可判斷為放射性腫瘤。
3 照射誘發惡性腫瘤病因概率的計算
3.1 為計算病因概率(PC)需要由有關醫學部門和專業劑量監測部門提供下列資料:
3.1.1 患者的姓名、性別、年齡、癌癥診斷(包括細胞學類型)、癌癥診斷依據、診斷日期和診斷單位。
3.1.2 由個人劑量檔案或有關記載獲得的該人受到有關照射時靶器官的吸收劑量、接受射線的種類、照射條件、開始受照時間和照射延續時間。兼有化學致癌物質職業性暴露時,應對致癌物的種類、暴露水平和暴露時間加以說明。
3.2 根據上述資料,利用附錄A提供的計算方法和參數,求出所患癌癥起因于既往所受照射的PC。
3.3 在診斷職業性照射復合化學致癌物職業性暴露所致某種職業癌時可按相加模型利用各自的危險系數計算復合暴露的PC。
4 職業性放射性腫瘤的判斷
4.1 起因于職業性照射的放射性腫瘤可以診斷為職業性放射性腫瘤。
4.2 職業照射復合職業性化學致癌暴露,輻射致癌在危險增加中的相對貢獻大于1/2,合計病因概率PC≥50%者也診斷為職業性放射性腫瘤。
4.3 職業性放射性腫瘤的診斷由省、市、自治區放射性疾病診斷小組或其所委托的單位進行。
5 放射性腫瘤的處理原則
根據惡性腫瘤的種類、類型和發展階段采取與同類一般腫瘤相同的方法進行積極治療與處理。
附錄A
病因概率的計算方法,計算參數和計算例
(補充件)
A1 病因概率的計算方法
病因概率PC表示個人所患癌癥起因于既往所受一定劑量照射的可能性,是一定劑量照射后癌癥概率增加額與癌癥總概率之比,用癌癥相對危險增加值R計算:
PC=R/(1+R)…………………………………………(1)
R=F×T×K……………………………………………(2)
F=F(D):為照射因子,是吸收劑量D的函數。對外照射取靶器官吸收劑量平均值cGy(rad)。慢性照射時應提供受照期間歷年年平均靶器官吸收劑量。甲狀腺癌和乳腺癌符合線性劑量效應模型,故F=D;白血癥符合線性平方模型,F=D+D2/116。對氡子體F用WLM表示,給出歷年的年累積WLM值。1WLM=170WL·h=3.5×10-3J·hm-3。氡子體兼有低LET射線照射線,例如礦井下的γ線照射,可按6cGy=1WLM把低LET照射劑量轉換為WLM后與氡子體累積WLM相加。按合計WLM計算PC。
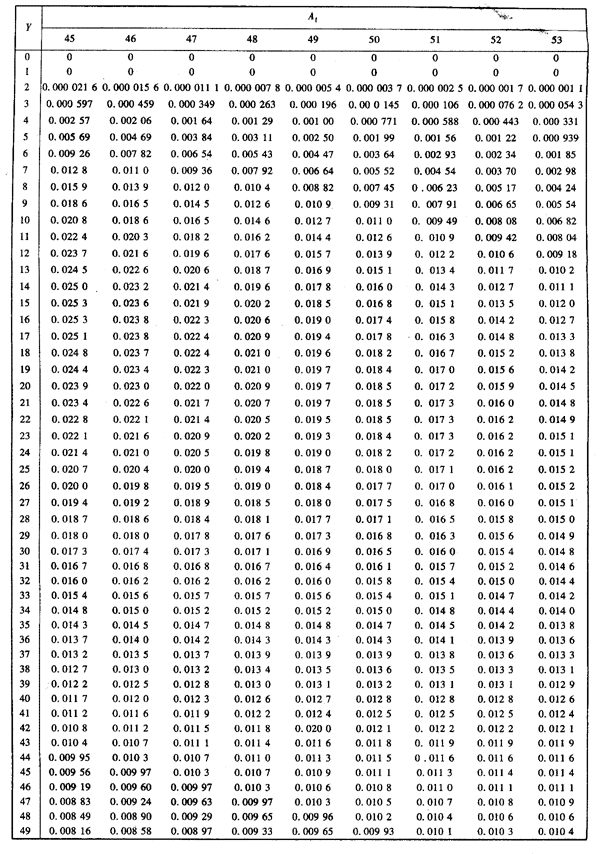
T=T(Y):為潛伏期校正系數,是受照經Y年后被診斷的可能性。對肺癌、甲狀腺和乳腺癌,當受照后0~4年診斷時T=0;5~9年時分別為0.074,0.259,0.500,0.741,0.926;10年以上時為T=1.0。慢性粒細胞白血病的T(Y)由A2.2給出。急性白血病的T值與受照年齡A1有關,T(A1,Y)由A2.3給出。
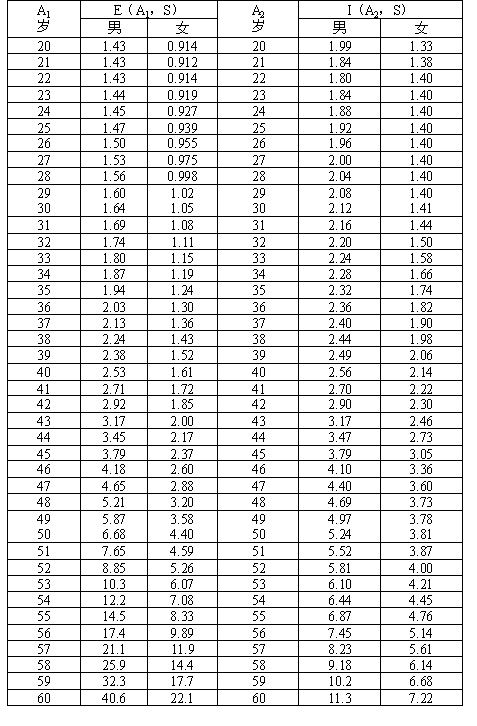
K=K(A1,S):是在年齡A1,性別S(男m,女f),發生該癌癥的相對危險增加系數。當F=1,T=1時K=R。A2.1給出甲狀腺癌和乳腺癌(女性)的K(A1,S)值。白血癥的K值還取決于被診斷時的年齡A2,要從公式K=E/I算出。E=E(A1,S)是性別S在年齡A1受到F=1的照射時的癌癥增加概率:I=I(A2,S)是性別S在被診斷年齡A2時該癌癥的基線發生率。E(A1,S)和I(A2,S)在A2.2和A2.3給出。氡子體誘發肺癌的K取恒定值0.015WLM-1。
接受多次,例如兩次劑量為D1和D2的照射時使用相互作用的相加模型,其合計相對危險增加為各自相對危險增加之和,即
R(D1,D2)=R(D1)+R(D2)………………(3)
對慢性職業性照射致癌PC的計算也采用這種方法:以年為單位,按每年接受相當于年累積劑量的一次照射,把歷年得到的R值相加,利用公式(1)計算全部照射的PC。
當照射D復合化學因子Z時,也按相加模型計算R合計值
R(D,Z)=R(D)+R(Z)…………………………………………(4)
所復合的有關化學致癌因子的危險增加系數K(Z)不能從本標準的附錄給出,需要通過另外的途徑來提供。
復合自愿照射時應該扣除自愿照射的致癌貢獻,按A2.7參考資料(1)中處理兩次照射的的方法給出復合自愿照射下非自愿照射的PC。
表A1~表A4所列計算PC的參數包括了常見的年齡組和時間組,假如超出所給出的界限可以從A2.7所列參考資料中得到全部年齡組和時間組的參數。
A2 計算病因概率的參數和計算例
A2.1 計算甲狀腺癌和乳腺癌病因概率的參數和計算例。
表A1計算甲狀腺癌和乳腺癌PC的參數K(A1,S)
[甲狀腺癌取自A2.7給出的參考資料(1)乳腺癌取自參考資料(2)]

續表A1

計算例1:男性(m),25歲時甲狀腺受25cGyγ線照射,33歲即8年后診斷甲狀腺癌。計算來自所受照射的病因概率。
F(D)=F(25)=25(線性劑量模型)
T(Y)=T(8)=0.741(自A1)
K(A
1,S)=K(25,男)=0.0139(自表A1)
R=F×T×K=25×0.741×0.0139=0.26
PC=R/(1+R)=0.26/(1+0.26)=0.206=20.6%
計算例2:女性(f),35~38歲間從事放射性工作,歷年乳腺接受的劑量為4.2,4.2,2.0,2.0cGy,47歲即開始工作12年后診斷乳腺癌。計算來自所受職業性照射的病因概率。
R(合計)=0.0413+0.0394+0.0174+0.0146=0.113
PC=R/(1+R)=0.113/(1+0.113)=0.102=10.2%

A2.2 計算慢性粒細胞白血病病因概率的參數和計算例。
表A2 計算慢性粒細胞白血病的參數T(Y),E(A
2S),I(A
2,S)
[取自A2.7給出的參數資料(1)]
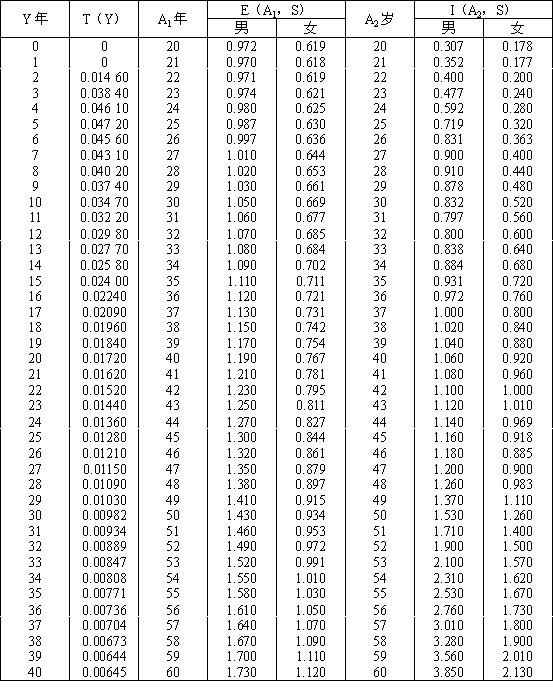
計算例3:男性,30歲的骨髓受到10cGy X線照射,45歲亦即15年后診斷慢性粒細胞白血病。計算來自所受照射的病因概率。
F(D)=F(10)=10+10
2/116=10.86(線性平方模型)
T(Y)=T(15)=0.024(自表A2)
E(A
1,S)=E(30,m)=1.05(自表A2)
I(A
,S)=I(45,m)=1.16(自表A2)
K(A1,A2,S)=E/I=1.05/1.16=0.905
R=F×T×K=10.86×0.024×0.905=0.236
PC=R/(1+R)=0.236/(1+0.236)=0.191=19.1%
A2.3 計算急性白血病病因概率的參數和計算例。
表A3 計算急性白血病PC的參數T(A1,Y)
[取自A2.7]給出的參考資料(1)]

續表A3

續表A3

續表A3
表A4 計算急性白血病PC的參數E(A1,S),I(A2,S)
[取自A2.7給出的參考資料(1)]
計算例4:男性,25~30歲間從事X線工作共6年,歷年骨髓劑量見表A5,32歲亦即工作7年后診斷急性白血病。計算來自所受職業性照射的病因概率。
表A5

R(合計)=1.043,PC=R/(1+R)=1.043/(1+1.043)=0.511=51.1%
A2.4 計算氡子體誘發肺癌病病因概率的參數和計算例。
計算氡子體誘發肺癌的參數K取恒定值:0.015WLM-1,不考慮受照年齡和性別。
計算例5:男性,26~40歲期間從事軸礦井下作業共15年,累積73WLM,井下γ外照射年吸收劑量1.2cGy,60歲診斷肺癌。計算來自井下職業性照射的病因概率。
F=73+(1.2×15)/6=76(因6cGy=1WLM)
T=T(20)=1.0(診斷距脫離照射超過10年)
K=0.015WLM-1
R=F×T×K=76×1×0.015=1.14
PC=R(1+R)=1.14/(1+1.14)=0.533=53.3%
計算例6:男性,40~44歲期間人事鈾礦井下作業共5年,歷年累積WLMO 8.5,7.0,7.2,4.0,4.0。井下γ外照射年吸收劑量為0.8cGy。50歲診斷肺癌。計算來自井下職業性照射的病因概率。
表A6
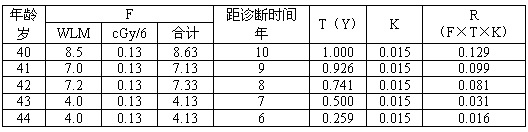
R(合計)=0.356
PC=R/(1+R)=0.356/(1+0.356)=0.263=26.3%
A2.5 鐳-226誘發骨惡生腫瘤的病因概率計算。可根據內污染的水平和時間,求出到骨惡性腫瘤診斷2年之前累積的局部骨組織骨內膜細胞的劑量當量,以開始接受照射距腫瘤確診之前兩年的時間的中點為受照時間,采用A2.7參考資料(1)給出的計算鐳-224PC的參數求得鐳-226誘發骨惡性腫瘤的PC。
A2.6 計算復合自愿照射(如醫療照射)情況下非自愿照射的病因概率的方法和計算例可參考A2.7給出的參考資料(1)。
A2.7 計算輻射致癌病因概率的參考資料:
(1) 美國國立衛生研究院特別工作組報告(NIH85—2748)。放射流行病學表,1985。北京放射醫學研究所譯,衛生部衛生防疫司出版,1987。
(2) 市川雅教等。美國NIH放射流行病學表在日本人群中的應用。保健物理(日文)23:131,1988。
附錄B
名詞術語解釋
(補充件)
B1 放射性腫瘤(radiogenic neopalsm):接受電離輻射照射后發生的與所受該照射具有一定程度病因學聯系的惡性腫瘤。
B2 惡性腫瘤(malignant tumor):與癌癥(cancer)是同義詞,是具有無限生長潛力,能侵入周圍組織或通過轉移向身體其他部分擴散的腫瘤。惡性腫瘤包括白血病和實體癌兩大類,后者是所有不是白血病的惡性腫瘤的總稱。
B3 絕對危險(absolute risk AR):又稱超額危險(excess risk),是一定劑量照射引起的某種癌癥的超額發生率,亦即癌癥概率的增加額,由受照和未受照人群發生率之差或觀察數與預期數之差得出。單位劑量照射引起的絕對危險稱為絕對危險度或絕對危險系數。
B4 相對危險(relative risk RR):是受照和未受照人群癌癥發生率之比或觀察數與預期數之比。單位劑量照射引起的相對危險增加額(RR-1)稱為相對危險度或相對危險增加系數。
B5 相互作用相加模型(additive interaction model):假定輻射照射與另一種致癌因素復合作用時的超額危險等于各自超額危險之和〔詳見附錄A(補充件)中A1〕。
B6 相互作用相乘模型(multiplicative interaction mode1):假定輻射照射與另一種致癌因素復合作用時其相對危險是各自相對危險的乘積。
B7 線性模型(linear model):在劑量效應關系研究中假定輻射致癌效應是照射劑量的線性函數。
B8 線性平方模型(linear-guadratic model):在劑量效應關系研究中假定輻射致癌效應一部分與劑量成正比(線性項),一部分與劑量的平方成正比(平方項);低劑量照射時以線性項為主,高劑量時以平方項為主。線性項與平方項的劑量貢獻相等時的劑量稱為交叉劑量(crossover dose)。NIH-PC表選用的交叉劑量為116cGy,照射因子F(D)=D+D2/116。
B9 概率(probability):是某隨機事件發生的可能性,當對隨機事件進行重復觀察的次數足夠多時,該事件發生的頻率是其概率的近似值。
B10 病因概率(probability of causation):所發生的某種癌癥起因于既往所受照射的概率,它是一定劑量照射后癌癥概率增加額與癌癥總概率之比〔詳見附錄A(補充件)中A1〕。
B11 基線發生率(baseline rate):一般人群某種癌癥的自然發生率,其中實際包括了某些原因如吸煙和本底輻射等引起的危險。
附加說明:
本標準由中華人民共和國衛生部提出。
本標準由中國輻射防護研究院、中國醫學科學院放射醫學研究所負責起草。
標準主要起草人孫世荃、尤占云、王繼先。
本標準由衛生部委托技術歸口單位衛生部工業衛生實驗所負責解釋。












 牙膏中4-氨甲基環己甲酸(凝血酸)的…
牙膏中4-氨甲基環己甲酸(凝血酸)的… 塑料保鮮盒
塑料保鮮盒 牙膏中甲醛含量的測定 高效液相色譜法
牙膏中甲醛含量的測定 高效液相色譜法 眼部護膚化妝品中禁用水溶性著色劑酸…
眼部護膚化妝品中禁用水溶性著色劑酸… 滌綸牽伸絲
滌綸牽伸絲 莎稗磷乳油有效成分含量的測定方法 …
莎稗磷乳油有效成分含量的測定方法 … 禾草敵乳油有效成分含量的測定方法 …
禾草敵乳油有效成分含量的測定方法 … 生橡膠 丙烯腈-丁二烯橡膠(NBR)中…
生橡膠 丙烯腈-丁二烯橡膠(NBR)中… 常用化學危險品貯存通則【作廢】
常用化學危險品貯存通則【作廢】 工業管道的基本識別色、識別符號和安…
工業管道的基本識別色、識別符號和安… 氣瓶顏色標志【作廢】
氣瓶顏色標志【作廢】 危險化學品從業單位安全標準化通用規范
危險化學品從業單位安全標準化通用規范 常用危險化學品的分類及標志【作廢】
常用危險化學品的分類及標志【作廢】 紡織工業企業安全管理規范
紡織工業企業安全管理規范 化工企業安全衛生設計規定【作廢】
化工企業安全衛生設計規定【作廢】 危險化學品貯存通則
危險化學品貯存通則